はじめに
はじめに
尿の排泄経路の仕組み
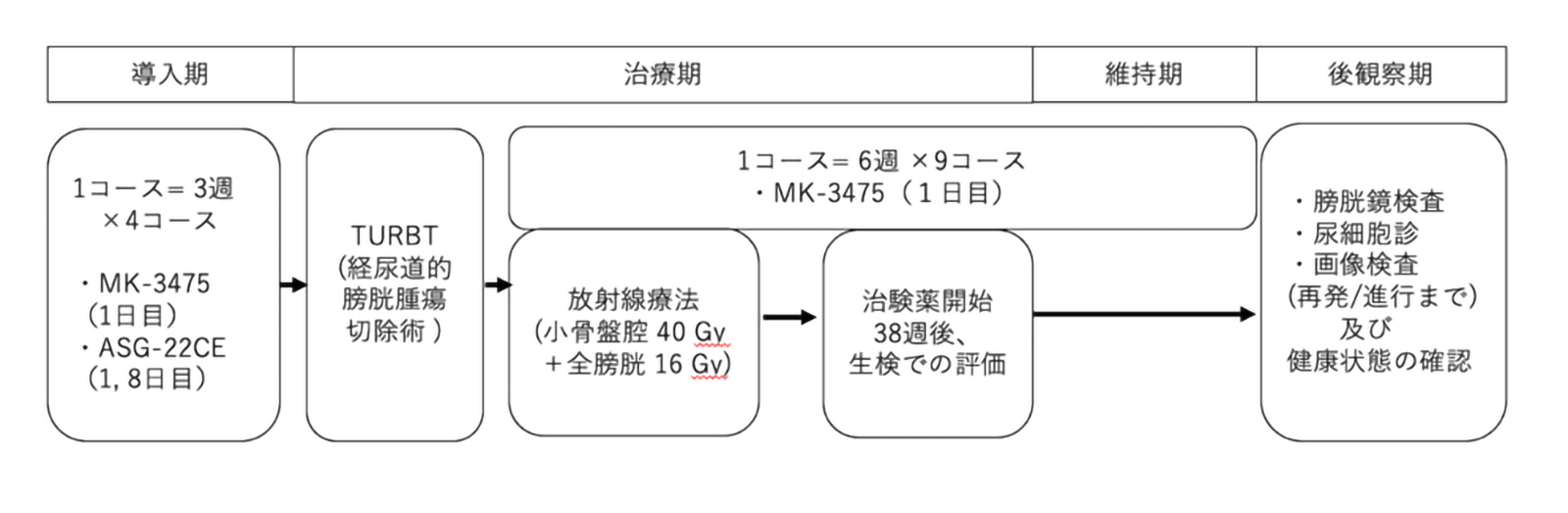
腎臓で作った尿は尿管という細い管をとおり膀胱にたまります。膀胱は300~400ml程度の尿をためることができます。図1に示したように、腎臓はへそより高い位置にありますが、膀胱は骨盤の中におさまっており、恥骨の背中側にあります。膀胱には、尿をためる働きと、尿を出したいときに適切に収縮するという働きがあります。
膀胱や尿管、腎盂(じんう:腎臓で尿を集めるところ)の内腔(うちがわ)は尿路上皮という粘膜で覆われています。この尿路上皮とよばれる細胞から発生した癌が尿路上皮がんと呼ばれ、できる場所によって膀胱がん、尿管がん、腎盂がんという名前がつきます。ここではまず膀胱がんのことを中心に解説します。
- Q. 膀胱癌はどんな人がかかりやすいですか?
- 50歳以上の方に好発します。男性が女性の2-3倍の頻度です。喫煙者は非喫煙者に比べて4倍程度発生率が高いようです。化学物質と膀胱癌との関係は深く、化学物質を扱う職業の人に好発することが有ります。膀胱結石や慢性膀胱炎の人もかかりやすいとされています。
膀胱がんの2つのタイプ
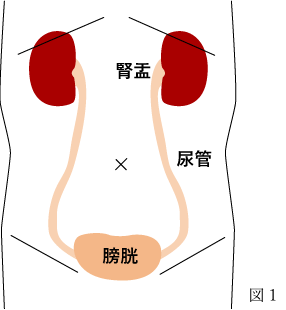
膀胱がんには筋層(尿を出すための平滑筋の層)まで病変が及んでいるかどうかによって2つのタイプに分けられます(図2)。
-
1. 筋層非浸潤性膀胱がん
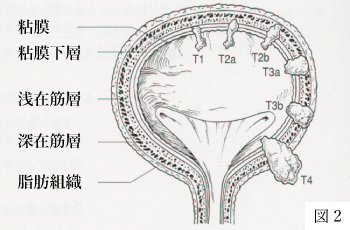
膀胱の内面に突出しますが、根が浅めで表面は乳頭状で狭い茎を持っています(図3)。
内視鏡的に治療できますが、内視鏡治療だけでは再発しやすいという特徴もあります。
-
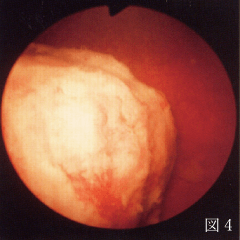
2. 筋層浸潤性膀胱がん
悪性度の高い癌で、根が広く膀胱の壁の深いところまで浸潤する傾向があり、転移することもあります(図4)。転移がなくても内視鏡治療だけで治療することは困難なことも多く、膀胱摘出術などをして治癒を目指します。転移があるケースでは抗がん剤や新規免疫療法による薬物療法が主体となります。

 の部分(ストマ)に(パウチ)集尿袋をつけて24時間の尿を集める
の部分(ストマ)に(パウチ)集尿袋をつけて24時間の尿を集める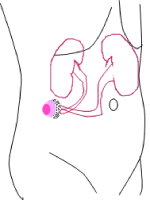 尿管皮膚瘻
尿管皮膚瘻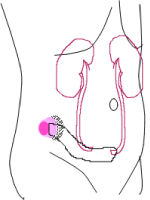 回腸導管
回腸導管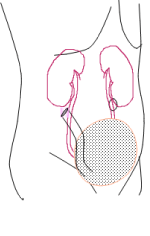 導尿型代用膀胱
導尿型代用膀胱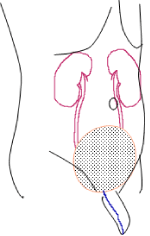 自然排尿型代用膀胱
自然排尿型代用膀胱